Tras el diagnóstico de Esclerosis Múltiple (EM), es habitual escuchar o leer en informes médicos, términos que parecen referirse al mismo concepto, pero que no acabamos de entender. Términos tales como hipertonía, rigidez, espasticidad o contractura, parecen ser lo mismo, pero realmente no lo son.
El tono muscular es la mínima contracción que tiene siempre el músculo y que lo prepara para una contracción voluntaria. Si ese tono muscular aumenta y la movilización se hace más difícil, hablamos de hipertonía (1). La espasticidad y la contractura, entre otros, son 2 tipos de hipertonía que pueden coexistir en personas con EM.
A continuación, veremos cuáles son las diferencias entre estos términos:
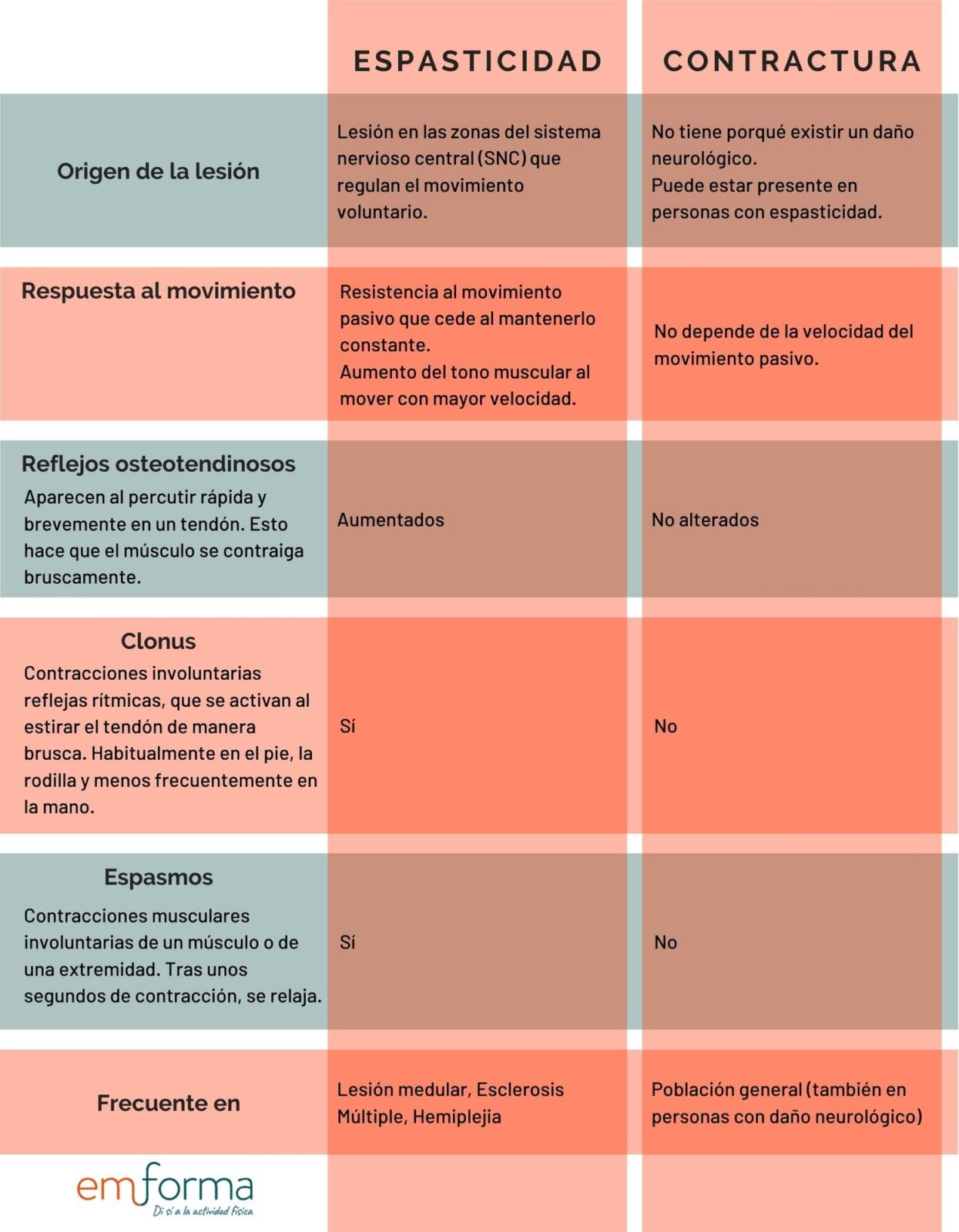
Entre un 60 y un 90% de las personas con EM, sufrirán espasticidad en algún momento de su evolución (2) y, en ocasiones, se acompañará de clonus y/o espasmos. Por lo que es importante tomar medidas para intentar mantener un tono muscular lo más normalizado posible.
¿Qué se puede hacer para prevenir el aumento de la espasticidad?
- Identificar cuáles son los factores que pueden aumentar la espasticidad e intentar incidir en ellos. Algunos ejemplos son el dolor, las irritaciones en la piel, las infecciones de orina, las fracturas/lesiones musculares, la ansiedad, el estrés, una uña encarnada, el estreñimiento… (3).
- Mantener una buena higiene postural, tanto sentado como tumbado, ya que posiciones mantenidas pueden generar contracturas que agraven la espasticidad (4).
- Ser conscientes de cómo se hacen las transferencias (pasar de tumbado a sentado, de sentado a ponerse de pie, etc.) (3) y de la manera de caminar, ya que ello puede favorecer el aumento de la espasticidad de ciertos grupos musculares.
¿Qué puedo hacer para disminuir la espasticidad?
- Movilización activa o pasiva: Las movilizaciones activas (realizadas por la misma persona) o pasivas (realizadas por otra persona o máquina), son recomendables para disminuir el tono muscular y para la preparación a un estiramiento (1,2). Se deben realizar de una manera constante y lenta, ayudando así, a ir ganando amplitud de movimiento.
El “pedalier eléctrico” ha demostrado influir en la espasticidad en personas con EM (5). Algunos de ellos, tienen opción de movilización pasiva y activa, por lo que pueden utilizarlos personas con una mayor discapacidad. No obstante, es recomendable que un fisioterapeuta valore cómo utilizas el pedalier para ver si es la mejor opción en tu caso particular. Una alternativa puede ser la bicicleta neurológica que habitualmente se emplea en los centros de neurorehabilitación.
- Estiramientos: Son siempre la primera opción cuando hablamos de hipertonía. Sin embargo, ante un músculo espástico, hay que tener en cuenta que el estiramiento debe ser lento, suave y progresivo. De esta manera se evita la aparición del reflejo de estiramiento (el músculo se contrae) y mejora la hipertonía (1). Los músculos necesitan mantener su capacidad elástica para después, conseguir una mejor activación (1), por lo que estos estiramientos pueden servir, como preparación, para un trabajo de activación muscular.
- Neurodinámica (6): Los nervios deben mantener una determinada longitud y flexibilidad para poder adaptarse a los movimientos del cuerpo. Tras un brote o una evolución larga de la EM que limite por ejemplo la movilidad de una extremidad, los nervios pierden su capacidad de adaptación. La neurodinámica trata de movilizar las estructuras periféricas del Sistema Nervioso (nervios), ya que pueden ser la causa o la consecuencia de la limitación de la movilidad. Además, podría disminuir el dolor, las parestesias o mejorar la sensibilidad.
- Crioterapia: Tras una aplicación local de frío durante mínimo 20 minutos (7), el tono muscular disminuye, posiblemente, por el enlentecimiento de la conducción nerviosa que cambia algunas propiedades del músculo (1). El efecto desaparece tras 2 horas, pero puede ser útil como preparación antes del uso de otras herramientas (7).
- Uso de la vibración:
Aplicación local: Se utilizan dispositivos de vibración, entre 80 y 100Hz, a nivel del tendón del músculo contrario al que queremos relajar (8). Por ejemplo, si quisiéramos relajar el bíceps (flexor de codo), aplicaríamos la vibración en el tríceps (extensor de codo).
Aplicación corporal total: Se realiza mediante una plataforma vibratoria y se utiliza una frecuencia baja (20-30Hz) durante un tiempo de aplicación largo, para conseguir una relajación de la musculatura (9).
- Trabajo de fuerza: La debilidad muscular es un síntoma asociado a la espasticidad (1,2). Tanto el músculo espástico, como el que realiza la acción contraria, pueden estar debilitados. Por ejemplo, en un brazo con un bíceps (flexor de codo) muy espástico, hay un tríceps (extensor de codo) débil. Es decir, el tríceps no tiene fuerza suficiente para contrarrestar el tono del bíceps y conseguir estirar el codo. Sin embargo, eso no significa que el bíceps sea un músculo fuerte. En esta situación, estaría indicado un trabajo de fuerza en ambos grupos musculares.
 La banda elástica es una herramienta muy versátil para trabajar la fuerza en casa. Existen bandas de diferentes resistencias, que habitualmente se diferencian por colores, y que se adaptan a las necesidades de cada persona. Según cómo se utilice, puede ayudar o resistir el movimiento.
La banda elástica es una herramienta muy versátil para trabajar la fuerza en casa. Existen bandas de diferentes resistencias, que habitualmente se diferencian por colores, y que se adaptan a las necesidades de cada persona. Según cómo se utilice, puede ayudar o resistir el movimiento.
Puedes ver algunos ejemplos de ejercicios para trabajar la fuerza con banda elástica en los vídeos de EMFORMA.
¿Qué puedo hacer para controlar el clonus?
- Se puede buscar una contracción y una posterior relajación del tendón, por ejemplo, en el caso del clonus aquíleo (afecta al tendón de Aquiles), levantar el talón y después bajarlo lentamente. Se puede realizar activa o pasivamente.
- Si no funciona, se debe buscar una posición que implique el acortamiento de ese tendón que ha generado la respuesta; por ejemplo, adelantar el pie estirando ligeramente la rodilla.
¿Qué puedo hacer para controlar los espasmos?
- Evitar el estímulo que nos ha desencadenado la respuesta.
- Si el espasmo aparece estando sentado, lo mejor es poner carga sobre la extremidad, siempre que sea posible: poniéndose de pie y/o caminando. Si nos encontramos en silla de ruedas, se recomienda bajar los pies de los reposapiés y cargar peso sobre los pies.
- Intentar mantener posturas intermedias, que no lleguen al estiramiento del músculo que nos está provocando el espasmo.
- Aplicar frío (1).
Aparte de estas herramientas, también han demostrado tener influencia en la espasticidad, la realización de ejercicio en el agua (1,10), recomendándose en personas con EM una temperatura de 25-35ºC (10) o la terapia asistida con caballos (1).
Hablar con un fisioterapeuta y/o un terapeuta ocupacional puede ayudarte a elegir las medidas más adecuadas que se adapten a tu situación particular para reducir las complicaciones que puede ocasionar la espasticidad en tu día a día.
REFERENCIAS:
- Bisbe M, Santoyo C, Segarra V. (2016). Fisioterapia en Neurología, procedimientos para restablecer la capacidad funcional. Madrid, España: Panamericana;3,53-74.
- Spasticity and spams. Multiple sclerosis trust. Disponible en: https://www.mstrust.org.uk/a-z/spasticity-and-spasms
- Bartolome I, Brunet E, García L, Otxoa E. Guía de ejercicios para mejorar la espasticidad en la esclerosis múltiple. Disponible en: https://www.esclerosismultiple.com/publicaciones/espasticidad%20web/
- Good and bad posture. Multiple sclerosis trust. Disponible en: https://www.mstrust.org.uk/a-z/understanding-and-improving-your-posture/good-and-bad-posture
- Barclay, A., Paul, L., MacFarlane, N., & McFadyen, A. K. (2019). The effect of cycling using active-passive trainers on spasticity, cardiovascular fitness, function and quality of life in people with moderate to severe Multiple Sclerosis (MS); a feasibility study. Multiple sclerosis and related disorders, 34, 128-134.
- Rodríguez-López, C., Da Rocha-Souto, B., & Kern, N. (2014). Integration of Neurodynamics into Neurorehabilitation. In Replace, Repair, Restore, Relieve–Bridging Clinical and Engineering Solutions in Neurorehabilitation (pp. 695-699). Springer, Cham.
- Jiménez, A. M., & Maturana, A. Á. (2003). Efectos de la crioterapia en la espasticidad. Fisioterapia, 25(1), 15-22.
- Murillo, N., Valls-Sole, J., Vidal, J., Opisso, E., Medina, J., & Kumru, H. (2014). Focal vibration in neurorehabilitation. European journal of physical and rehabilitation medicine, 50(2), 231-242.
- Huang, M., Liao, L. R., & Pang, M. Y. (2017). Effects of whole body vibration on muscle spasticity for people with central nervous system disorders: a systematic review. Clinical rehabilitation, 31(1), 23-33.
- Coxhead et al., (2009). Aquatic exercise for people with multiple sclerosis. Practice for health professionals MS Australia; 2-11.
Iratxe Elorriaga. Fisioterapeuta

